Савельева Е. С.1, ветеринарный врач-хирург.
Хомутинник Е. И.2, ветеринарный врач-хирург, кандидат ветеринарных наук.
Гишян А. А. 1, врач-бактериолог.
1Ветеринарная клиника Dr.Pet’s, г. Санкт-Петербург
2МВЦ «Два Сердца», г. Санкт-Петербург.
Устойчивость к противомикробным препаратам является одной из главных угроз общественному здравоохранению и прогрессу в мире. По оценкам ученых, в 2019 году бактериальная резистентность стала непосредственной причиной смерти 1,27 млн людей1.
Ветеринарные врачи в своей практике достаточно часто назначают антибиотики, однако их использование требует осторожного и обоснованного подхода. Неправильное и чрезмерное использование противомикробных препаратов является основной причиной развития патогенов, устойчивых к лекарственным препаратам, что, в свою очередь, влечет за собой долгое заживление ран и ухудшает прогноз.
В данной статье рассматриваются стадии развития раневой инфекции, методы ее диагностики, а также микробиологические аспекты раневого процесса и интерпретация результатов бактериологического посева для обоснованного назначения антибиотикотерапии.
Выделяют три основных этапа заживления ран:
- Первичное натяжение – это заживление, характерное для чистых, свежих ран с ровными, плотно прилегающими краями. Такие раны могут быть ушиты сразу после хирургической обработки.
- Отсроченное первичное натяжение – это заживление ран, подвергшихся загрязнению и требующих предварительной обработки перед ушиванием.
- Вторичное натяжение – заживление ран, которое происходит без наложения швов, с образованием грануляционной ткани и последующей эпителизацией.
- этиология, локализация и степень тяжести повреждения тканей;
- несвоевременное обращение к ветеринарному врачу;
- наличие некротических тканей в ране, способствующих росту бактерий, особенно анаэробов;
- наличие инородных тел в ране;
- нарушение местного кровообращения;
- наличие гематомы или любого «мертвого пространства» в ране (идеальная среда для роста бактерий);
- продолжение травматического воздействия или давление на раневую поверхность;
- наличие сопутствующих заболеваний, таких как диабет, хронические вирусные инфекции (у кошек);
- прием иммуносупрессивных препаратов (кортикостероиды, химиотерапия).
Классификация стадий раневой инфекции:
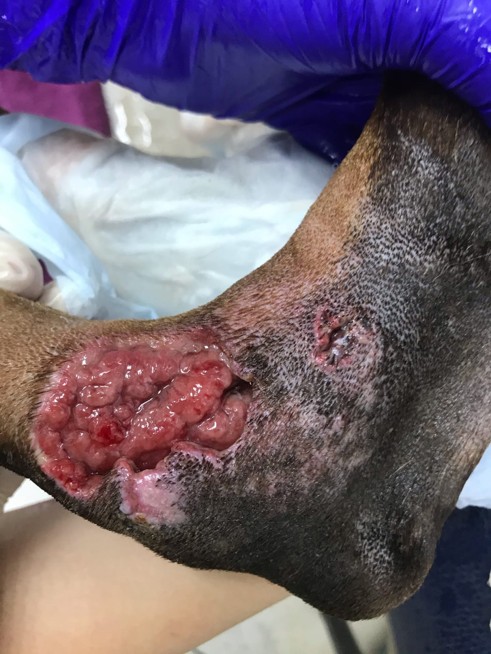
- Контаминация – начальная стадия, характеризующаяся проникновением бактерий в рану, но без их активного размножения. На этом этапе отсутствуют клинические признаки задержки заживления и ответная реакция организма2. В контаминированной ране защитные силы хозяина уничтожают микроорганизмы посредством процесса, называемого фагоцитозом3 (рис. 1).
- Колонизация – стадия, при которой бактерии начинают ограниченно размножаться в ране, прикрепляясь к месту ранения. Вирулентность микроорганизмов на этом этапе низкая. Колонизация может происходить как из эндогенных источников, так и в результате воздействия окружающей среды3.
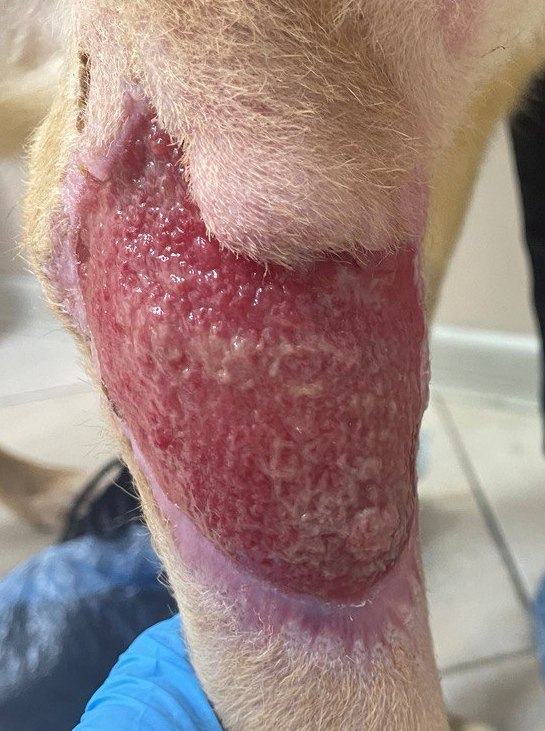
- Местная инфекция – стадия, на которой количество бактерий значительно увеличивается, что приводит к подавлению иммунной системы хозяина. На этой стадии грануляционное ложе в ране выглядит нездоровым, например атрофированным, темно-красного или серого цвета, в грануляционной ткани также могут появиться эпителиальные мостики и карманы, увеличивается количество экссудации, заживление раны замедляется. На данном этапе показано применение местных противомикробных препаратов2,3 (рис. 2).
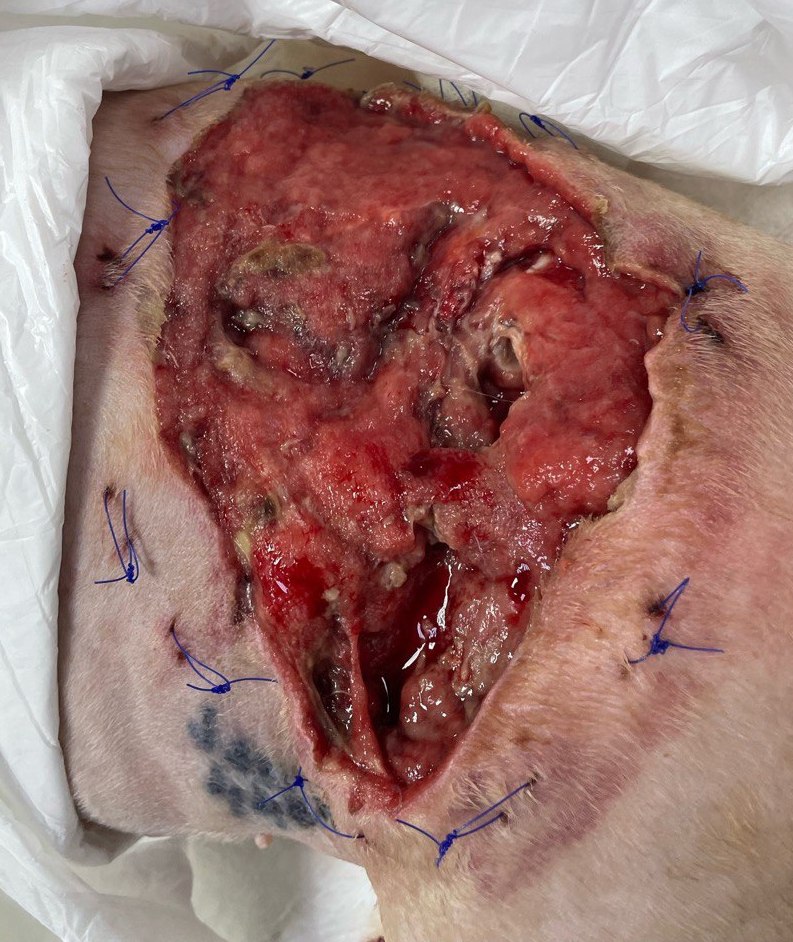
- Распространяющаяся инфекция – стадия, на которой бактерии продолжают интенсивно размножаться, выходя за пределы раны и поражая здоровые окружающие ткани. Распространение инфекции может затрагивать глубокие ткани, мышцы, фасции или органы. Признаки и симптомы распространяющейся инфекции могут включать нарастающий отек окружающих тканей, крепитацию, распространение воспаления более чем на 2 см от края раны. Также на этом этапе проявляются такие клинические признаки, как гипертермия, лимфаденит регионарных лимфатических узлов, выраженный лейкоцитоз2 (рис. 3).
- Системная инфекция – стадия, при которой микроорганизмы распространяются по всему организму через сосудистую или лимфатическую систему, вызывая иммунную реакцию. В контексте раневой инфекции микроорганизмы распространяются из локально инфицированной раны. Системные признаки и симптомы инфицирования могут включать синдром системного воспалительного ответа (англ. Systemic inflammatory response syndrome; SIRS), сепсис, тяжелый сепсис, септический шок, полиорганную недостаточность, смерть.
Необходимо различать инфицированные и контаминированные раны. Взятие материала для бактериологического посева из контаминированной раны может привести к неверной интерпретации результатов и, как следствие, – к неправильному назначению антибиотикотерапии.
Все открытые раны колонизируются микроорганизмами. Однако инфекция развивается в том случае, если бактерии размножаются в ране слишком быстро, мутируют, меняя свою вирулентность для преодоления защитных сил организма, тем самым вызывают повреждение тканей и препятствуют заживлению ран. Развивается местная инфекция, которая при отсутствии лечения может перейти в системную инфекцию2.
Воспалительный процесс наблюдается во всех ранах в процессе их заживления, независимо от наличия инфекции. Небольшое увеличение отека, эритема и локальное повышение температуры являются нормальными реакциями и не должны ошибочно интерпретироваться как клинические признаки инфекции. При подозрении на инфекцию в ране необходимо проводить динамическое наблюдение на фоне местного лечения. Если положительная динамика отсутствует или симптомы усиливаются, можно предположить распространение инфекции. Кроме того, раневые инфекции классифицируются по характеру течения. Инфекционный процесс в ране может протекать остро или хронически.
Острая раневая инфекция. Нейтрофилы – ключевые элементы врожденного иммунного ответа, играющие главную роль в предотвращении инфицирования раны и восстановлении поврежденных тканей. При острых инфекциях нейтрофилы фагоцитируют бактерии и чужеродные тела, под действием внутриклеточных окислительных и неокислительных механизмов они погибают. Также нейтрофилы воздействуют на бактерии внеклеточно, выделяя нейтрофильные внеклеточные ловушки – структуры, состоящие из нитей ДНК, покрытых ферментами (например, миелопероксидазой, эластазой, катепсином G), которые улавливают и инактивируют бактерии внеклеточно, тем самым минимизируя повреждение клеток хозяина4.
Хроническая раневая инфекция. Большую роль в развитии раневой инфекции играет биопленка. Биопленки представляют собой сообщества бактерий, встроенные во внеклеточную полисахаридную матрицу. Образование биопленки начинается с прикрепления бактерий к раневой поверхности и их последующего роста в микроколонии. Бактерии в составе биопленки в 50–1000 раз более устойчивы к традиционному антимикробному лечению, чем неприкрепленные бактерии. Присутствие биопленки в ране вызывает активацию нейтрофилов, которые, несмотря на их неспособность фагоцитировать связанные бактерии, продолжают выделять ферменты и активные формы кислорода, что приводит к повреждению окружающих тканей.
Бактерии, выделяющиеся из зрелой раневой биопленки, действуют как фактор, привлекающий нейтрофилы и поддерживающий хроническое воспаление. В конечном итоге это может привести к развитию острой инфекции в прилегающих тканях. Биопленка препятствует реэпителизации раны и формированию грануляционной ткани, что указывает на ее ингибирующее влияние на процессы заживления4 (рис. 4).
Антибиотикотерапия
В целом антибиотики для местной терапии ран не рекомендуются из-за низкой эффективности (не достигают бактерицидных концентраций in situ), потенциального риска селекции резистентных штаммов микроорганизмов и возможной сенсибилизации5. Системное введение антибиотиков оправдано в тех случаях, когда у пациента были диагностированы перфорация брюшной полости, обширные повреждения тканей, присутствуют клинические симптомы SIRS или имеются хронические вирусные инфекции, которые могут замедлять заживление раны (ВИК, ВЛК). Клинические признаки инфекции подразумевают увеличение экссудата в ране, распространяющийся отек, эритему, появление неприятного запаха и ухудшение общего состояния пациента2-4. Поскольку показания к системной антибиотикотерапии не всегда ясны, противомикробные препараты часто вводятся эмпирически, в качестве рутинного дополнения к лечению открытых ран или ран, подверженных высокому риску инфицирования (например, при колотых ранах, наличии в ране нежизнеспособной ткани, открытых переломах).Значительная задержка между моментом получения травмы и началом лечения повышает вероятность перехода загрязнения в критическую колонизацию и инфицирование. Дебридмент, лаваж и местная терапия имеют основополагающее значение для снижения бактериальной нагрузки и заживления раны. Перед назначением эмпирической антибактериальной терапии рекомендуется провести бактериологическое исследование раневого отделяемого.
При выборе антибактериальных препаратов важно учитывать результаты цитологического исследования, метод взятия материала для микробиологического анализа, количественную оценку микробиоты и идентификацию микроорганизмов, присутствующих в ране.
Взятие материала для бактериологического посева
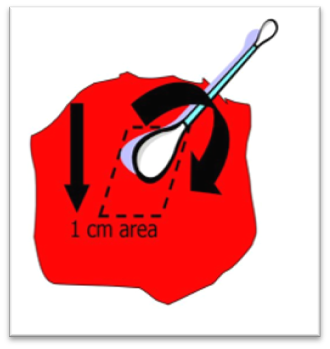
Для обеспечения точности результатов бактериологического посева критически важно применять правильную технику взятия материала. Это позволяет минимизировать риск получения ложноотрицательных и ложноположительных результатов, что может привести к неэффективному или избыточному назначению противомикробных препаратов. Биопсия тканей считается золотым стандартом при взятии образцов для бактериологического посева. Однако, если проведение биопсии невозможно, целесообразно использовать технику Левина. Согласно опубликованным исследованиям, данная методика демонстрирует чувствительность 91% и специфичность 57%. Техника Z (вращение тампона зигзагом по всей травмированной области, исключая края раны) более не рекомендуется (чувствительность 63%, специфичность 53%)6,7 (рис. 5).Описание техники Левина. Перед взятием материала для бактериологического посева необходимо тщательно промыть раневую поверхность 0,9%-ным раствором натрия хлорида и протереть стерильной салфеткой. На раневой поверхности выбирают небольшой участок чистой, жизнеспособной ткани размером 1 см2, затем стерильный тампон смачивают физиологическим раствором и вращают его на выбранном участке раневой поверхности, избегая контакта с некротическими тканями; надавливая на тампон, необходимо выдавить как можно больше негнойной раневой жидкости. После взятия материала для бактериологического посева следует обработать рану антисептическим раствором и наложить стерильную повязку для предотвращения вторичного инфицирования и обеспечения заживления6 (рис. 6).
Микробная нагрузка
В зависимости от этиологии травмы микробная нагрузка раны может быть различной.Для ран подкожной ткани наиболее часто культивируемыми организмами являются Staphylococcus spp., которые, как правило, колонизируют поверхность кожи, но при открытых ранах могут проникать в подкожную клетчатку и вызывать хроническую воспалительную реакцию. Реже встречаются организмы, участвующие в раневой инфекции, – это Streptococcus spp., грамотрицательные аэробы, анаэробы и Corynebacterium pseudotuberculosis. Также часто в ранах обнаруживаются Klebsiella pneumoniae и Enterobacter spp.
Отдельно стоит упомянуть Staphylococcus aureus и стрептококки группы А, так как эта флора может спровоцировать серьезное инфицирование с последующим нарушением заживления в зависимости от иммунитета хозяина и вирулентности штаммов5. У животных чаще встречается Streptococcus canis, чем стрептококки группы А (в том числе в ранах)8,9. Staphylococcus pseudintermedius является основным патогеном, вызывающим инфицирование кожи и мягких тканей у мелких домашних животных, преимущественно у собак. Здоровые собаки часто выступают носителями этого стафилококка, в то же время он активно участвует в развитии различных инфекционных процессов, включая раневые8,9.
Другими важными бактериями в острых ранах являются Pseudomonas aeruginosa и Escherichia coli. В большинстве случаев данные микроорганизмы не провоцируют развитие критических инфекций в хронических ранах при отсутствии дополнительных факторов стресса, замедляющих процесс заживления (таких как наличие инородных тел, иммунные нарушения, политравма или недоедание). В процессе естественного заживления ран эти патогены могут присутствовать в меньших количествах и элиминироваться до закрытия раны благодаря работе естественных защитных механизмов5.
Наиболее часто встречающимися видами в биопленках хронических ран являются грамотрицательные палочки (энтеробактерии) и Pseudomonas aeruginosa, фекальные стрептококки (Enterococcus faecalis и Enterococcus faecium), Staphylococcus aureus и Staphylococcus pseudintermedius.
При кусаных ранах колонизирующими бактериями будут бактерии, попавшие из ротовой полости нападавшего, а также бактерии, которые в норме населяют кожу раненого животного.
В ротовой полости у кошек и собак обитают грамположительные, грамотрицательные и анаэробные бактерии. Наиболее частым выделяемым родом бактерий является Pasteurella. При укусах кошек выделяется Pasteurella multocida, тогда как Pasteurella canis является наиболее распространенным при укусах собак. Другие распространенные аэробы включают Streptococcus spp., Staphylococcus spp., а также бактерии родов Moraxella и Neisseria5,6. Среди анаэробных микроорганизмов преобладают представители родов Fusobacterium, Bacteroides, Porphyromonas и Prevotella. Однако, согласно результатам одного исследования, при наличии абсцесса частота выявления анаэробных бактерий значительно возрастает10,11.
Обычно на коже преобладают грамположительные бактерии. Типичными обитателями кожи являются различные виды Staphylococcus, Propionibacterium, Corynebacierium, Brevibacicrium, Acinetobacter12.
При проникающих ранениях желудочно-кишечного тракта микрофлора, типичная для пищеварительного тракта, может транслоцироваться в брюшную полость, что приводит к развитию инфекции. В тонком отделе кишечника доминируют бактерии типа Proteobacteria, в частности семейство Enterobacteriaceae, среди которых наиболее значимым представителем является Escherichia coli. Также в тонком кишечнике присутствуют бактерии типа Actinobacteria, включая семейство Corynebacteriaceae и род Corynebacterium spp.13 Толстый кишечник колонизирован преимущественно анаэробными микроорганизмами, среди которых доминируют бактерии типов Fusobacterium, Bacteroidetes и Firmicutes. Род Fusobacterium включает классы Clostridia, Bacilli и Erysipelotrichia. В классе Bacilli преобладают представители отряда Lactobacillales, в частности виды Streptococcus и Lactobacillus. Бактерии типа Bacteroidetes также занимают значительную долю в микрофлоре толстого кишечника. Они представлены родами Prevotella и Bacteroides13.
Интерпретация результатов бакпосева
Микробиота, выделенная только со сред обогащения, считается контаминирующей и не должна учитываться, как этиологически значимая (рис. 7). Существуют некоторые споры о том, что больше влияет на скорость заживления: тип бактерий или общая плотность бактерий. Вероятно, оба фактора играют роль, однако более распространенное мнение заключается в том, что тип организма оказывает большее влияние на заживление ран. Считается, что аэробные или факультативные патогены, такие как Staphylococcus aureus, Staphylococcus pseudintermedius, Pseudomonas aeruginosa и бета-гемолитические стрептококки, являются основной причиной замедленного заживления и инфицирования как острых, так и хронических ран2.Лаборатории могут предоставить количественный или полуколичественный результат по бактериальной нагрузке. Количественный результат дает предполагаемое количество организмов на грамм ткани или на мм3. Нагрузка организмов свыше 100000 (105 КОЕ) на грамм ткани или на мм3 считается клинически значимой14 (рис. 8). Полуколичественный анализ основан на классификации бактериального роста как скудного, легкого, умеренного или сильного (или 1+, 2+, 3+ или 4+), при этом умеренный или сильный рост бактерий обычно указывает на значительное количество бактерий (т. е. более 100000 (105 КОЕ) на грамм)2.
Согласно интерпретации результатов исследования биоптатов, присутствие микроорганизма в количестве > 105 КОЕ/г ткани подтверждает его значение как этиологического агента раневой инфекции. Количество ≤ 105 КОЕ/мл считается этиологически незначимым. Это же количество рассматривается как фактор, определяющий успешность/неуспешность выполнения аутодермопластики. С другой стороны, раны не заживают, несмотря на низкое микробное число, и при этом не демонстрируют признаки раневой инфекции. Предполагают, что это связано с колонизацией раны продуцентами биопленки.
Заключение
Лечение ран может быть достаточно долгим и дорогостоящим. Для повышения эффективности терапии необходимо тщательно оценивать стадию раневого процесса, общее состояние здоровья пациента и наличие сопутствующих заболеваний. Важно не избегать назначения дополнительных диагностических процедур, правильно интерпретировать результаты бактериологического исследования и применять антибиотикотерапию в тех случаях, когда это действительно необходимо.Список литературы:
- Murray C. J. L. et al. Global burden of bacterial antimicrobial resistance in 2019: a systematic analysis The Lancet, Volume 399, Issue 10325, 629–655.
- Microbiological assessment of infected wounds: when to take a swab and how to interpret the results, June 2013.
- International consensus update 2022 | Wound infection in clinical practice.
- Hurlow J., Bowler P. G. Acute and chronic wound infections: microbiological, immunological, clinical and therapeutic distinctions. J Wound Care, 31(5): 436–445, May 2, 2022. doi: 10.12968/jowc.2022.31.5.436.
- Daeschlein G. Antimicrobial and antiseptic strategies in wound management. Int Wound J, 10 (suppl 1): 9–14, Dec 2013. doi: 10.1111/iwj.
- Cross H. H. Obtaining a wound swab culture specimen. Nursing, 44(7): 68–9, Jul 2014. doi: 10.1097/01.NURSE.0000446645.33489.2e.
- Gardner S. E., Frantz R. A., Saltzman C. L., Hillis S. L., Park H., & Scherubel M. Diagnostic validity of three swab techniques for identifying chronic wound infection. Wound Repair and Regeneration, 14(5): 548–557, 2006. doi: 10.1111/j.1743–6109.2006.00162.x.
- Stephanie A. Lynch, Karla J. Helbig. The Complex Diseases of Staphylococcus pseudintermedius in Canines: Where to Next? Vet Sci, 8(1): 11, Jan 18, 2021. doi: 10.3390/vetsci8010011.
- Bierowiec K., Miszczak M., Korzeniowska-Kowal A., Wzorek A., Płókarz D., Gamian A. Epidemiology of Staphylococcus pseudintermedius in cats in Poland. Sci Rep, 11:18898, Sep 23, 2021. doi: 10.1038/s41598-021-97976-z.
- Talan D. A., Citron D. M.., Abrahamian F. M., Moran G. J., Goldstein E. J. Bacteriologic analysis of infected dog and cat bites. Emergency Medicine Animal Bite Infection Study Group. N Engl J Med, 340(2): 85–92, Jan 14, 1999. doi: 10.1056/NEJM199901143400202.
- Ward M. A. Bite Wound Infections. Clinical Pediatric Emergency Medicine, 14(2): 88–94, 2013. doi: 10.1016/j.cpem.2013.04.006.
- Rodrigues Hoffmann A., Patterson A. P., Diesel A., Lawhon S. D., Ly H. J., Stephenson C. E., Suchodolski J. S. The Skin Microbiome in Healthy and Allergic Dogs. PLoS ONE, 9(1): e83197, 2014. doi: 10.1371/journal.pone.0083197.
- Pilla R., Suchodolski J. S. The Role of the Canine Gut Microbiome and Metabolome in Health and Gastrointestinal Disease. Front Vet Sci, 6:498, Jan 14, 2020. doi: 10.3389/fvets.2019.00498.
- Healy B., Freedman A. Infections. BMJ, 332(7545): 838–41, Apr 8, 2006. doi: 10.1136/bmj.332.7545.838.




 vetpeterburg
vetpeterburg Ветеринарный Петербург
Ветеринарный Петербург